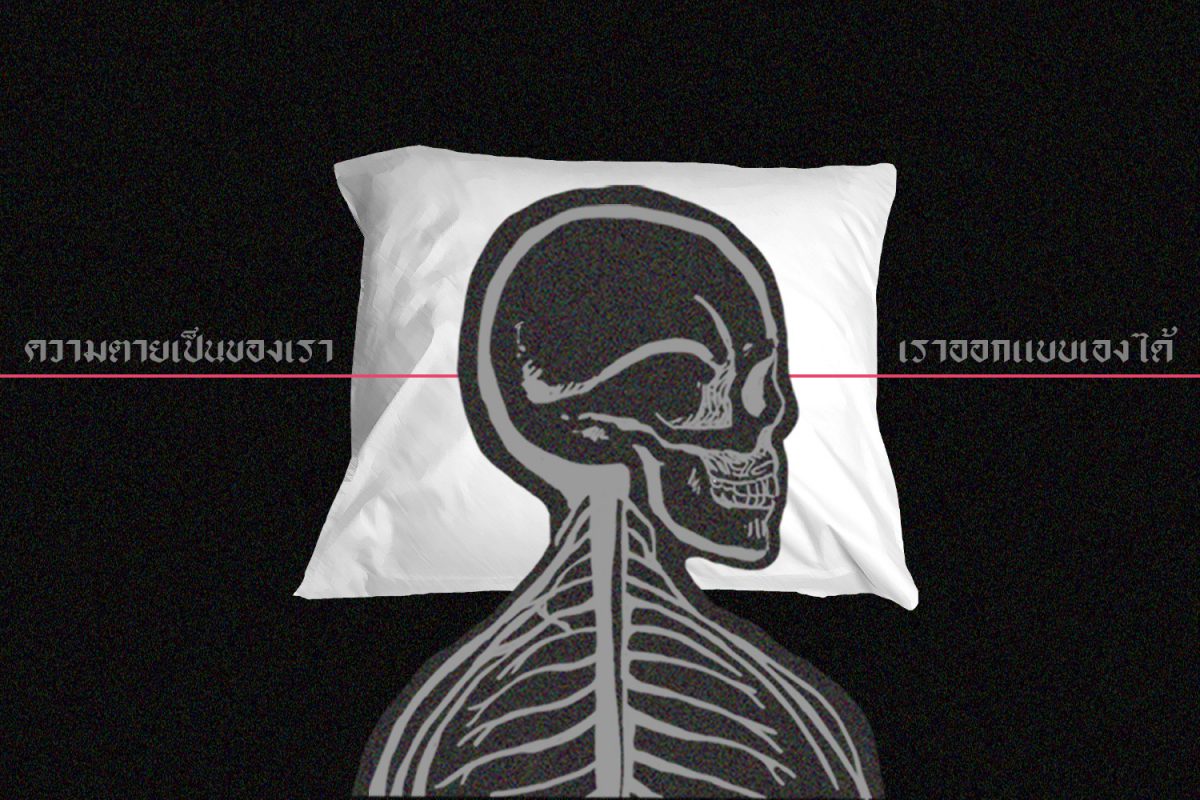
ในขณะที่เขียนเจตนารมณ์นี้ ข้าพเจ้ามีสติสัมปชัญญะเป็นปกติดีทุกประการ
กลางดึกคืนหนึ่งในห้องพักผู้ป่วยโรคมะเร็งระยะสุดท้ายเหนื่อยหอบ ทุกข์ทรมานกับอาการจากโรคร้ายที่กำลังกัดกิน ล้อมรอบด้วยเครื่องช่วยหายใจและสายระโยงระยาง ภายนอกห้องมีคุณหมอท่านหนึ่งคอยเฝ้ามองความเจ็บปวด ก่อนจะตัดสินใจถอดเครื่องช่วยหายใจของผู้ป่วยและหยุดเครื่องมือช่วยชีวิตทุกอย่าง และแล้วชีวิตที่ทุกข์ทรมานนั้นได้จบลง พร้อมกับคำตัดสินโทษให้คุณหมอรับผิดทางกฎหมายและต้องติดคุกอย่างหลีกเลี่ยงไม่ได้
มีซีรีส์และหนังมากมายที่พูดถึงเรื่องการรักษาจากกรณีตัวอย่างของผู้ป่วยระยะสุดท้าย เช่น เรื่องเล่าส่วนหนึ่งจากซีรีส์เกาหลีเรื่อง Doctor John ที่เล่าไปในย่อหน้าที่ผ่านมา นอกจากความสนุกของซีรีส์ก็ยังมีประเด็นให้ฉุกคิดและย้อนมองกลับมาที่วงการแพทย์ไทยไม่น้อย ว่าในความจริงแล้ว ความทุกข์ทรมานจากวาระสุดท้ายของชีวิตเมื่อเกิดขึ้นกับเราในวันใดวันหนึ่ง ประเทศไทยมีการหยิบยื่นสิทธิการเลือกตาย และมีวิธีจัดการกับช่วงทุกข์ทรมานจากโรคระยะสุดท้าย โดยเป็นทางออกที่เป็นมิตรทั้งกับผู้ป่วยและตัวหมอเจ้าของไข้มากกว่าวิธีในซีรีส์ดังกล่าวไหม?
ในเมื่อคนเราไม่ได้หลับตาย ทุกคนต่างต้องมีช่วงเวลาที่คุณภาพชีวิตย่ำแย่ลง และทุกข์ทรมานก่อนจากไป ซึ่งแต่ละคนมีความทุกข์ทรมานในช่วงระยะสุดท้ายต่างกัน ในสถานการณ์เดียวกันถ้ามีการเตรียมตัวที่ดีความทรมานจะน้อยลง ดังนั้นในวงการแพทย์หลายประเทศทั่วโลก จึงมีสิทธิในการเลือกวาระสุดท้ายของตัวเองเกิดขึ้น หรือที่เรียกกันว่า การรักษาแบบประคับประคอง (Palliative Care)
ในประเทศไทยเองแนวคิดเรื่องสิทธิที่แพร่หลาย ทำให้คนรุ่นใหม่จำนวนไม่น้อยตื่นตัว และมีการถามหาสิทธิกันมากขึ้น แม้กระทั่งสิทธิการตาย ซึ่งไทยเราได้สิทธินั้น ‘ในระดับหนึ่ง’ แล้วจาก พ.ร.บ.สุขภาพแห่งชาติฉบับ 2550 มาตรา 12 ที่ว่าด้วยการปฏิเสธการรักษา
13 ปีหลังจากกฎหมายผ่านการเห็นชอบ ประเทศไทยมีเรื่องเล่าของ Palliative Care มากมายแค่ไหน
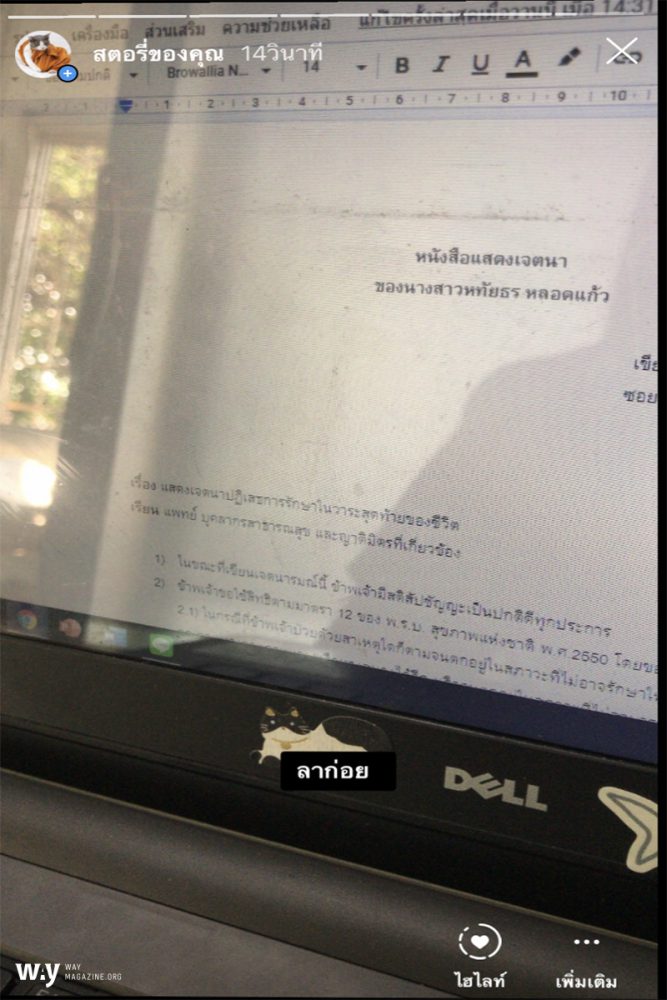
ทดลองแสดงเจตจำนงในอินสตาแกรม
อาจด้วยศาสนา ความเชื่อในสังคม ทำให้เมื่อพูดถึงความตายเราจะนึกว่านี่คือความ ‘อัปมงคล’ ที่เราไม่ควรจะมาพูดเล่นกัน แต่เมื่อวงการแพทย์และวงการกฎหมายไทยอนุญาตให้เราพูดถึงสิทธิความตาย ดังนั้นหัวข้อการสนทนาเรื่องความตายจึงเปิดกว้างมากขึ้นเรื่อยๆ แล้วเราจะต้องหลีกเลี่ยงการพูดถึงสิ่งนี้ไปทำไม
ฉันทดลองเขียนจดหมายแสดงเจตจำนงปฏิเสธการยื้อชีวิตตามแบบฟอร์มที่กูเกิลมีให้ และพบว่าการเขียนจดหมายต้องมีความละเอียดและสลับซับซ้อนพอสมควร ตั้งแต่การระบุหัวจดหมายว่า ‘ในขณะที่เขียนเจตนารมณ์นี้ข้าพเจ้ามีสติสัมปชัญญะเป็นปกติดีทุกประการ’ ไปจนถึงการเท้าความเหตุผลประกอบการตัดสินใจ
การเขียนจดหมายขึ้นมามีข้อดีคือ เป็นการได้แจ้งความประสงค์ถึงรูปแบบชีวิตในช่วงระยะสุดท้ายแบบที่ต้องการไว้ ส่วนข้อเสียนั้นถ้าเราก้าวผ่านความขี้เกียจที่จะเริ่มต้นเขียนไปได้ ข้อเสียของการเขียนหนังสือฉบับนี้ก็ไม่น่ามี
ระหว่างที่เขียนจดหมายแสดงเจตนาก็ได้ลองถ่ายรูปจดหมายในเนื้อความช่วงต้นอัพลงในอินสตาแกรม หลังจากนั้นไม่นานกล่องข้อความก็มีมิตรสหายหลายท่านทักมาด้วยความห่วงใย “อย่าพึ่งตาย!!!!” “มึงเป็นไร” “ใจเย็นดิเพื่อน” ฯลฯ
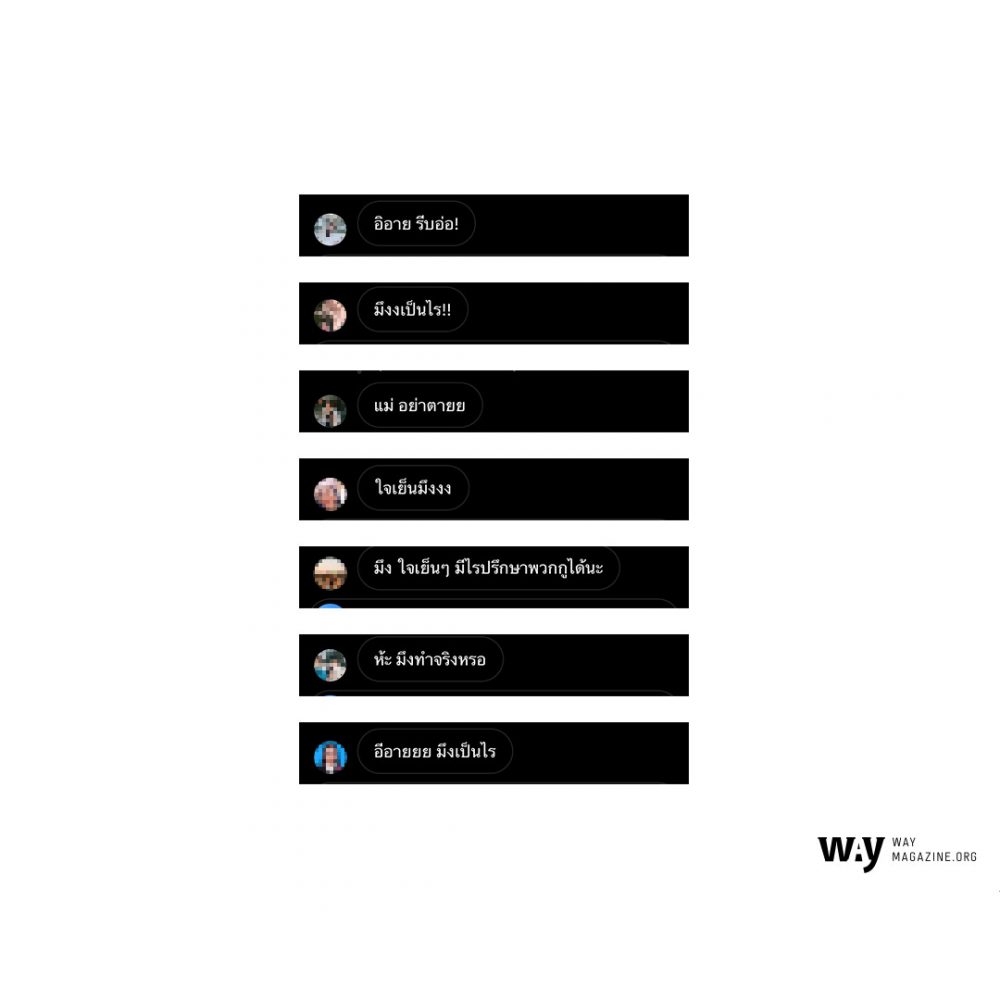
ในความห่วงใยเราจะเห็นความไม่รู้ในวงกว้าง ว่าหนังสือแสดงเจตนาปฏิเสธการรักษานั้นไม่ใช่จดหมายลาตายแต่อย่างใด นี่คืออีกหนึ่งตัวชี้วัดเล็กๆ ว่ายังมีคนอีกมากที่ไม่รู้ว่าตัวเองมีสิทธิในการเลือกชีวิตช่วงสุดท้าย
“ถ้าเขียนและเก็บไว้ ไม่มีคนเห็นก็ไม่มีผลอะไร เขียนแล้วก็ต้องบอกเจตจำนงไว้กับแพทย์และโรงพยาบาลที่ดูแลรักษาเรา และเก็บเอกสารไว้กับญาติที่ใกล้ชิด ถ้าถึงวันที่พูดไม่ได้หรือไม่มีสติ ญาติจะได้รู้ว่านั่นคือเอกสารของลูกหลานเรานะ” พญ.วนิดา เปาอินทร์ เคยกล่าวไว้ถึงการเขียน living will ดังนั้นนอกจากเพื่อนแล้วก็คือการบอกญาติที่ใกล้ชิดที่สุด
“แม่หนูเขียนหนังสือแสดงเจตนาไม่รับการยื้อชีวิตไว้นะ ถ้าหนูป่วยเป็นโรคระยะสุดท้ายเมื่อไหร่ก็ปล่อยให้ตายตามธรรมชาติเลย” ฉันลองบอกกับแม่
“จะทำอะไรก็ทำเถอะ จะเขียนก็เขียน แต่จะตายก็ต้องไปหาหมอก่อน ต้องลองยื้อก่อน” แม่กล่าว
พ่อแม่หลายคนน่าจะมีทัศนคติประมาณนี้ รักเรา ตามใจเรา แต่ก็อยากรักษาเราไว้เช่นกัน
สุดท้ายการเขียนหนังสือแสดงเจตนาก็ทำให้เราได้จำลองรูปแบบการเตรียมพร้อมการตายในหัวไว้มากมาย มันไม่น่าหวาดกลัว สงบเยือกเย็นชวนเป็นปริศนา หรือหดหู่หมองเศร้าอย่างที่คิด การเข้าหาความตายไม่เห็นต้องเข้าวัดอย่างเดียว แต่เราสามารถนึกถึง ลิปสติกสีชมพูกลีบกุหลาบแห้งที่เราจะทาตอนตาย ภาพถ่ายที่ขอเป็นภาพที่ถ่ายคู่กับแมว และเพลงสุดท้ายที่เปิดขอเป็นเพลง ‘Anywhere Anything’ ของ Gabe Bondoc แต่เมื่อความตายปรากฏสิ่งเหล่านี้เราก็ไม่สามารถรับรู้ แต่การได้แสดงเจตจำนงที่จะไม่ขอยื้อชีวิตคือสิ่งที่เรารับรู้ได้แน่ๆ
ธรรมศาสตร์ธรรมรักษ์ บ้านหลังสุดท้ายของผู้ป่วยระยะสุดท้าย
เรื่องราวความผิดหวัง พลาดพลั้งของผู้คน ความสุข ความรื่นเริง และคำสารภาพสุดท้ายในชีวิตได้ถูกบอกเล่าจากผู้ป่วยระยะสุดท้าย ณ ที่แห่งนี้คนแล้วคนเล่า สถานที่ที่ได้ฟังและได้เห็นสมาชิกครอบครัวผู้ป่วยเข้ามาทักทาย ได้ทำทุกอย่างที่ผู้ป่วยและญาติต้องการ ดูแลตั้งแต่ที่ผู้ป่วยเริ่มเดินไม่ได้และอยู่ข้างๆ จนวันสุดท้ายที่ผู้ป่วยกุมมือคนที่รัก จนถึงขณะสูดลมหายใจเฮือกสุดท้าย
บนพื้นที่ 44 ไร่ ริมถนนพหลโยธิน ในย่านรังสิต สถานที่กว้างขวาง แยกตัวออกจากความวุ่นวาย ทางเดินเข้าสู่ตัวอาคารที่พาเราพบกับเคาน์เตอร์ต้อนรับ มองไปกลางอาคารจะพบกับสระน้ำรวมถึงศาลาริมน้ำที่ล้อมรอบด้วห้องพักผู้ป่วยแบบห้องเดี่ยว ให้ความรู้สึกร่มรื่น สิ่งนี้อาจกล่าวได้ว่าเป็นเหมือนบ้านไม่ใช่เพียงสถานที่รักษาพยาบาล ที่นี่คือ Hospice (สถานที่พักพิงและดูแลผู้ป่วยในระยะสุดท้ายให้ได้จากไปอย่างสงบตามวิถีธรรมชาติ หรือสถานที่เตรียมความพร้อมก่อนให้ผู้ป่วยกลับบ้าน) แห่งแรกในประเทศไทยที่แยกตัวออกจากโรงพยาบาลอย่างสิ้นเชิง เป็นศูนย์ดูแลผู้ป่วยระยะสุดท้ายในความดูแลของโรงพยาบาลธรรมศาสตร์เฉลิมพระเกียรติ
สิ่งสำคัญคือการทำให้ผู้ป่วยและครอบครัวสามารถปรับตัวได้ สามารถเผชิญกับความสูญเสียในอนาคตและมีชีวิตที่เหลืออยู่อย่างมีคุณภาพ นี่คือแนวคิดตั้งต้นของศูนย์ธรรมศาสตร์ธรรมรักษ์
เมื่อเข้ามาภายในศูนย์จะได้เจอกับ นก-กันทิมา ชูฤทธิ์ หนึ่งในทีมพยาบาลในการทำหน้าที่ดูแลรักษาคนไข้ ตอนนี้มีผู้ป่วยระยะสุดท้ายเพียงเคสเดียวที่กำลังพักรักษาตัวอยู่
การทำงานของศูนย์ฯ จะมีพยาบาลประมาณ 2 คนต่อวัน และจะมีคุณหมอเข้ามาดูแลผู้ป่วยวันละรอบ มาพูดคุยนั่งฟังคนไข้และญาติในทุกๆ เรื่องที่นอกเหนือจากการรักษา และบรรเทาความทุกข์ทรมานไปตามอาการที่คนไข้เป็น
“ถ้าถึงตรงนั้นแล้วคุณอยากให้หมอดูแลแบบไหน” ใจความสำคัญของการรักษาแบบ Palliative Care ถูกบอกเล่าโดย รองศาสตราจารย์แพทย์หญิงวนิดา เปาอินทร์ แพทย์ผู้เชี่ยวชาญกุมารเวชกรรม โรงพยาบาลธรรมศาสตร์เฉลิมพระเกียรติ และหัวหน้าแพทย์ศูนย์ธรรมศาสตร์ธรรมรักษ์
“การแจ้งความประสงค์ไว้เป็นลายลักษณ์อักษรว่าเมื่อไหร่ที่ฉันถึงวาระสุดท้ายของชีวิตจริงๆ ฉันต้องการให้เธอทำให้ฉันสุขสบาย ฉันไม่ต้องการให้หมอมาใส่เครื่องยื้อชีวิตเพื่อหลีกหนีความตายของฉัน สิ่งนี้เรียกว่า หนังสือแสดงเจตนาล่วงหน้าหรือ living will” พญ.วนิดากล่าว
เมื่อไรก็ตามที่หนังสือแสดงเจตนาล่วงหน้าหรือ living will ถูกเขียนขึ้น สิ่งนี้จะถูกคุ้มครองโดยกฎหมายทันที ในมาตรา 12 ของ พ.ร.บ.สุขภาพแห่งชาติ ปี 2550 ซึ่งว่าด้วย บุคคลมีสิทธิทำหนังสือแสดงเจตนาไม่ประสงค์จะรับบริการสาธารณสุขที่เป็นไปเพียงเพื่อยืดการตายในวาระสุดท้ายของชีวิตตน หรือเพื่อยุติการทรมานจากการเจ็บป่วยได้
ถ้าอยากเขียนก็สามารถเขียนใส่กระดาษอะไรก็ได้ตอนนี้เลย?
“เขียนตอนนี้ได้เลยค่ะ แต่บอกความประสงค์เราให้ญาติๆ รู้ไว้ด้วยก็ดีค่ะ” พญ.ภาวินีให้คำตอบ ซึ่งถ้าเราลองเสิร์ชกูเกิลเราจะเจอกับตัวอย่างแบบฟอร์มการเขียน living will มากมายให้เราหยิบมาเป็นตัวอย่าง
คนไทยเขียนหนังสือแสดงเจตนาล่วงหน้าหรือ living will กันเยอะไหม?
“ไม่เขียน ไม่เลย ส่วนใหญ่น่าจะเขียนตอนที่มีอาการแล้ว แต่ถึงแม้มีอาการแล้วบางคนก็ไม่นิยมเขียนมากเท่าไหร่ ส่วนหนึ่งของคนไทยก็คือคิดว่าการพูดเรื่องนี้เป็นการแช่ง” พญ.วนิดากล่าว พร้อมหันไปถามพยาบาลข้างๆ “เขียนยัง” และได้รับปฏิกิริยาตอบรับที่ดูอึกอัก
บทสนทนากับญาติผู้ป่วยระยะสุดท้าย
“รักษาแบบที่ทำให้เขาไม่เจ็บปวด” คุณจันทร์ ญาติของผู้ป่วยระยะสุดท้าย เล่าให้เราฟังถึงจังหวะตัดสินใจที่ทำให้เธอต้องก้าวข้ามไปให้ได้
“เราศึกษามาเยอะมากก่อนจะมาคุยกับคุณหมอ เรามีพี่น้องอีก 4 คน แต่ตอนแรกเขาไม่เข้าใจเรา เขาคิดว่าเราจะปล่อยให้แม่ตาย” สุดท้ายแล้วคุณจันทร์กล่าวว่าเธอศึกษาเรื่องนี้ทั้งการค้นข้อมูล และพาพี่น้องของเธอเข้ามาประชุมพูดคุยกับทีมแพทย์ เพื่อทำความเข้าใจและวางแผนการรักษา
วันสุดท้ายจะมาถึงเมื่อไหร่?
อาการที่บ่งบอกว่าวาระสุดท้ายของคนไข้เริ่มใกล้เข้ามาแล้ว ได้แก่
สติสัมปชัญญะลดลง เพราะอวัยวะต่างๆ เริ่มทำงานผิดปกติ จนเกิดของเสีย และสารเคมีในเลือดขาดความสมดุล
อาจง่วงซึมหรือนอนหลับทั้งวัน เพราะร่างกายต้องการสำรองพลังงานไว้สำหรับอวัยวะที่สำคัญ เช่น หัวใจ
น้ำลายสอ กินได้น้อยลง เนื่องจากกล้ามเนื้อที่เกี่ยวกับการกลืนและกล้ามเนื้อของระบบทางเดินอาหารไม่ทำงาน และเมื่อสารเคมีในเลือดผิดปกติ สมองก็สั่งให้อยากอาหารลดลงอีก
พอสารเคมีในเลือดเป็นพิษมากขึ้นก็จะสับสนกระวนกระวาย ประสาทหลอน และการหายใจผิดปกติ
“สุดท้าย แม่เหมือนมีอาการซึม หลับทั้งวัน เห็นหมอเขาคุยกันว่าต้องเจาะอะไรไหม แล้วหมอก็มาบอกเราว่าไม่ต้องเจาะท่อนะ หลังจากนั้นเราก็จับมือคุณแม่ตลอดคืนแล้วแม่เราก็ไป เชื่อไหมว่าไม่มีใครร้องไห้เลย ทุกคนเตรียมใจเตรียมตัวมานานแล้ว ทุกอย่างพร้อมมากๆ ทั้งรูปงานศพ อาหารในงานแม่ก็เลือกไว้ แม่บอกไว้ด้วยว่าให้พาหมามางานศพด้วย (หัวเราะ) ตอนแม่ไปบรรยากาศมันดีกว่าที่คิดมาก” คุณจันทร์กล่าว
Paliative Care การรักษาที่ยังอยู่ในวงแคบ
ผลการศึกษาของ แพทย์หญิงศรีเวียง ไพโรจน์กุล นักบุกเบิกการรักษาแบบ Palliative Care ในไทยอีกท่านหนึ่งแสดงให้เห็นว่าใน 14 โรงพยาบาลทั่วประเทศไทย มี 18 เปอร์เซ็นต์ของผู้ป่วยที่รักษาตัวอยู่ในโรงพยาบาลเป็นผู้ป่วยระยะสุดท้าย และมีแค่ 17 เปอร์เซ็นต์ของคนไข้กลุ่มนี้เท่านั้นที่ได้รับการดูแลแบบประคับประคอง พญ.ศรีเวียงได้สรุปไว้ว่านี่คือภาวะที่คุกคามจากระบบที่โรงพยาบาลไม่มีการดูแลแบบ Palliative Care
“สาเหตุที่ทำให้การรักษาไม่แพร่หลายเยอะมากเลย” พญ.วนิดาเริ่มต้นพูดถึงการรักษาแบบ Palliative Care ที่ถึงแม้จะผ่านร่างความเห็นชอบจากกฎหมายมา 13 ปี แต่การรักษาก็ยังไม่แพร่หลายหรือเป็นที่เข้าใจในคนหมู่มากเท่าที่ควร และนี่คือเหตุผลที่เรารวบรวมมาพูดถึงปัญหาของการรักษาแบบ Palliative Care
สาเหตุแรกคือการรักษาพยาบาลในประเทศไทยมีลักษณะของการเป็นเจ้าภาพ เช่น คนที่อายุต่ำกว่า 15 ปี ต้องไปหาหมอเด็ก เป็นโรคหัวใจต้องไปหาหมอหัวใจ เป็นโรคปอดต้องไปหาหมอตรวจทางเดินหายใจ นั่นหมายความว่าโรงพยาบาลแห่งหนึ่งถ้าใหญ่พอจะมีเจ้าภาพของทุกโรค แต่อาจจะไม่มีเจ้าภาพเรื่อง Palliative Care ที่เป็นศาสตร์การรักษาที่เกิดตามหลังศาสตร์อื่น และด้วยความที่ไม่ได้เป็นข้อบังคับว่าทุกโรงพยาบาลต้องมีบริการแบบนี้ ทำให้เมื่อโรงพยาบาลไหนไม่มีเจ้าภาพด้าน Palliative Care โรงพยาบาลนั้นจะไม่สามารถทำได้แม้กระทั่งการเริ่มต้นรักษา
วงการแพทย์หรือพยาบาลของไทย มักถูกสอนให้รักษาชีวิต ไม่ว่าอย่างไรก็ตามคนไข้ต้องมีชีวิตต่อไป หัวใจคนไข้ต้องเต้น การหยุดไม่ให้หัวใจเขาเต้นโดยที่เรายังทำให้หัวใจเขาเต้นได้ กลายเป็นความรู้สึกว่าเราเป็นหมอที่ไม่ดี เป็นพยาบาลที่ใช้ไม่ได้
ศาสตร์การแพทย์คือความเชื่อในเรื่องของการรักษา ความเชื่อนี้มีขึ้นและคงอยู่คู่กับการเติบโตของการแพทย์มาหลายร้อยปี สิ่งนี้ต่างถูกส่งต่อกันมาเหมือนเป็นสิ่งที่แพทย์ทุกคนต้องซึมซับ กับอีกศาสตร์หนึ่งที่พูดถึงการไม่ยื้อชีวิตผู้ป่วย เมื่อสองสิ่งนี้มาเจอกันสิ่งที่ตามมาคือแรงต้านอย่างมหาศาล ด้วยความคิดของแพทย์หลายท่านที่ว่า ‘เราเป็นผู้จบชีวิตเขาหรือเปล่า’ ทั้งในแง่ของความรู้สึกทางด้านจริยธรรม และความรู้สึกในแง่กฎหมาย บางคนถึงแม้จะเชื่อว่ามันเป็นเรื่องที่ดีแต่ก็ยังกลัวเรื่องของกฎหมายอยู่ดี
ซึ่งตรงนี้ไม่ใช่แค่การพูดถึงเรื่องความแพร่หลาย แต่เราต่างต้องตั้งคำถามถึงการเริ่มต้นที่ทำได้ยากด้วย
“กฎหมายจริงๆ บอกไว้ด้วยซ้ำว่าให้เราทำตามเจตจำนงของผู้ป่วยเป็นหลัก ดังนั้นเราต้องมาเข้าใจในมุมของจริยธรรมใหม่ จริยธรรมที่เป็นความเชื่อของเขาอาจจะตรงข้ามกับงาน Palliative Care และสำหรับงาน Palliative Care คือการทำให้เป็นไปตามเจตจำนงของคนไข้โดยคนไข้ไม่ทุกข์ทรมาน ไม่ยื้อคนไข้ไว้ให้ทนกับความทรมานที่คนไข้ไม่ต้องการ อันนี้เองก็ถือว่าเป็นจริยธรรม” พญ.วนิดากล่าว
ถึงแม้การต่อต้านของแพทย์จะลดลงแล้วในปัจจุบัน แต่มันสามารถลดลงได้เร็วเท่าความต้องการของคนรับบริการไหม นี่คือคำถามที่เราต้องคิดต่อไป
นอกจากเรื่องของทัศนคติในวงการแพทย์แล้ว ถัดมาอีกหนึ่งก้าวเราจะเจอกับกำแพงของญาติผู้ป่วยที่มักไม่เข้าใจในเรื่องนี้ดีพอ
ญาติผู้ป่วยที่อยู่ไกลกับบุพการีไม่ได้อยู่ใกล้ชิดและรับรู้ความเจ็บปวดของผู้ป่วย สิ่งที่ญาติผู้ป่วยคิดเพียงอย่างเดียวในขณะนั้นอาจเป็น การไม่รักษาชีวิตหมายถึงการละทิ้งไม่กตัญญูหรือไม่มีความรักต่อคนคนนั้นมากพอ เรื่องนี้มักถูกทักท้วงจากคนที่อยู่ไกลออกไปที่ไม่ได้มาเผชิญกับความทุกข์ทรมานโดยตรงเสมอ
“Palliative Care ไม่ใช่แค่ตกลงกับคนไข้เท่านั้น แต่เป็นการตกลงกับคนในครอบครัวที่รักคนไข้ด้วย” พญ.วนิดากล่าวถึงกรณีที่ถ้าเกิดความไม่เข้าใจขึ้นในฝ่ายใดฝ่ายหนึ่ง ควรพูดคุยทำความเข้าใจ และจะไม่ดำเนินการสิ่งใดจนกว่าทุกฝ่ายจะเข้าใจและพร้อม
Good Death: การตายดี
“การรักษาแบบนี้เป็นพื้นที่เคลียร์ทุกอย่างในชีวิตจริงๆ ส่วนใหญ่เวลาเราคุยกับคนไข้เราคุยนานทุกเคส เพราะเราไม่ได้นั่งคุยเฉพาะว่าเราจะให้ยาอะไร แต่จะเป็นการคุยเรื่องชีวิต เพราะฉะนั้นการคุยจะไม่ได้กำหนดว่าคุยเรื่องอะไร แต่เป็นสิ่งที่คนไข้เขาอยากคุยและต้องการให้เขาได้ระบาย ได้พูดสิ่งที่เขาต้องการทั้งหมด” พญ.วนิดากล่าวโดยสรุปถึงการรักษาแบบ Palliative Care นั่นก็คือการทำตามความต้องการของผู้ป่วยและญาติเป็นหลัก
การรักษาแบบ Palliative Care มักเป็นเรื่องราวการจากไปของผู้ป่วยระยะสุดท้ายในอ้อมกอดคนที่รัก และเรามักจะเห็นสิ่งที่เพิ่มเข้ามาในเรื่องเล่าเสมอ นั่นก็คือการมีเพลงที่ผู้ป่วยชอบเปิดคลอเพื่อส่งผู้ป่วย
เคยคิดไหมว่าถ้าเรากำลังจะจากไปแบบที่เรายังมีความรู้สึกอยู่ เราจะเลือกเพลงอะไรเพื่อส่งความทรงจำสุดท้ายของเรา
“เรื่องจิตวิญญาณ เมืองไทยอาจจะคิดว่าเป็นการสวดมนต์แต่จริงๆ ไม่ใช่” เติมสุข รักษ์ศรีทอง พยาบาล PCN (Palliative Care Nurse) ประจำโรงพยาบาลธรรมศาสตร์เฉลิมพระเกียรติกล่าว
“หลายๆ ครั้งคนไข้รำคาญไม่ได้ชอบเลย มีเคสหนึ่งที่คนไข้เขาขอเอาเครื่องช่วยหายใจออก แล้วเขาน่าจะอยู่ได้ประมาณ 2-3 ชั่วโมง ตอนนั้นเขาก็ขอเพลง ต่าย อรทัย เราก็ส่งเขาด้วยเพลงต่าย อรทัย” เติมสุขกล่าว
สุดท้ายแล้วเราจะเห็นถึงการทำงานว่าจริงๆ แล้วการรักษาแบบประคับประคอง คือการทำตามความต้องการของผู้ป่วยมากที่สุด เพลงที่จะฟัง รูปที่เลือกในงานศพ ลิปสติกที่จะทา เมื่อมนุษย์คนหนึ่งทำตามความต้องการตัวเองทุกอย่าง แล้วสิ่งที่เกิดขึ้นเมื่อถึงเวลาจากไปจะถูกเรียกว่า Good Death
“หมอไม่เอาธรรมะนะบอกก่อน (หัวเราะ)” พญ.วนิดากล่าว

เติมไฟให้คนรุ่นหลัง
“มันเป็นงานที่เพิ่มพลังนะ ถ้าเรามีเวลามากพอในการรักษา มันจะเป็นการตายที่เรียกว่า Good Death เพราะเราได้ทำตามความต้องการทุกอย่างของผู้ป่วยจนครบแล้ว ทำให้คนที่อยู่มีความรู้สึกว่าตัวเองได้ทำอะไรบางอย่างให้กับคนที่จากไปอย่างดีที่สุดเท่าที่เขาจะทำได้ แล้วพลังตรงนั้นเขาก็ได้รับไปเพราะว่าเขาทำดีที่สุด และความรู้สึกนั้นก็ย้อนกลับมาที่เราด้วย” พญ.วนิดากล่าว
มีเคสที่คุณหมอพูดถึงเด็กแรกเกิดที่เพิ่งใช้เวลาบนโลกได้เพียงน้อยนิด แต่หนูน้อยคนนั้นถูกตัดสินแล้วว่าเป็นผู้ปวยระยะสุดท้าย คุณหมอเจ้าของไข้ไม่เชื่อเรื่องการยื้อชีวิต แต่พ่อแม่ของผู้ป่วยระยะสุดท้ายวัยแรกเกิดยืนยันหนักแน่นให้ถอดเครื่องช่วยหายใจ จนในช่วงวาระสุดท้ายของการรักษา มีการเติมยาให้ผู้ป่วยเด็กเรื่อยๆ เมื่อเหนื่อยหอบ และผู้ป่วยก็ได้อยู่ในอ้อมกอดของพ่อแม่พร้อมเปิดเพลงให้ลูกฟังจนวินาทีสุดท้าย
และการรักษาทั้งหมดนี้อยู่ในสายตาของคุณหมอท่านนั้น
หลังจากเหตุการณ์นี้หมอท่านนั้นก็ได้เปลี่ยนความคิดและมาบอกกับหมอท่านอื่นๆ ว่า ‘อยากได้แบบนั้น’ แบบนั้นที่เขาจะสามารถเสียชีวิตได้ในอ้อมกอดของคนที่เขารัก และเรื่องนี้ได้เปลี่ยนมุมมองความเชื่อในแง่ลบของคุณหมอท่านนั้นไปอย่างสิ้นเชิง
“หมอคิดว่าเขาต้องมีโอกาสที่จะได้อยู่กับทีมที่เข้มแข็ง แล้วก็เห็นสภาพการจากไปอย่างตายดีให้ได้สักครั้ง เขาถึงจะยอมเชื่อว่ามันดีกว่าที่เขาคิดไว้” พญ.วนิดากล่าว
และสุดท้ายเมื่อถามถึงสิทธิการเลือกการตายแบบเต็มรูปแบบอย่างการเร่งรัดการตายหรือการุณยฆาต พญ.วนิดาและพยาบาลต่างส่ายหน้าและพูดเป็นเสียงเดียวกันว่า “ไม่น่าจะเกิดขึ้นได้ในประเทศไทย ไม่ว่ายังไงก็ตาม”
อาจจะด้วยวัฒนธรรม ความเชื่อ หรือศาสนาในประเทศเราที่ทำให้การเร่งรัดการตายหรือการุณยฆาตอาจดูเป็นความหวังที่ริบหรี่ แต่ถ้าการรักษาแบบประคับประคองที่เข้ามาทดแทนเป็นไปได้ดีพอ ถึงเวลานั้นเราอาจจะไม่ค่อยได้พบเห็นผู้ป่วยที่รู้สึกว่าอยากตายอีกต่อไป
ในขณะที่เขียนเจตนารมณ์นี้ ข้าพเจ้ามีสติสัมปชัญญะเป็นปกติดีทุกประการ
สนับสนุนโดย