คงไม่ต้องกล่าวซ้ำอีกต่อไปว่าภัยร้ายแรงที่สุดของโลกในตอนนี้คือ การแพร่ระบาดของไวรัสโควิด-19 ไวรัสที่แพร่ระบาดมาตั้งแต่ปี 2019 จนกลายพันธุ์และตามรังควานมนุษยชาติมาจนถึงปีปัจจุบัน
และคงไม่ต้องกล่าวซ้ำอีกเช่นกันว่า โควิด-19 เป็นสาเหตุการตายของคนจำนวนมหาศาลทั่วทุกมุมโลก
แต่หากพิจารณาสาเหตุการตายให้ไกลกว่าแค่การติดเชื้อโควิด-19 เราจะพบว่า ผู้ที่เสียชีวิตจำนวนไม่น้อยมีโรคประจำตัวที่ส่งผลให้การติดเชื้อโควิด-19 ทวีความรุนแรงเพิ่มขึ้น ได้แก่ โรคหัวใจและหลอดเลือด โรคเบาหวาน โรคมะเร็ง โรคทางเดินหายใจเรื้อรัง โรคไตวายเรื้อรัง โรคหลอดเลือดสมอง และโรคอ้วน
ในทางการแพทย์ ทั้ง 7 โรคดังกล่าว ถูกเรียกรวมๆ ว่า ‘โรคไม่ติดต่อ’ (Non-communicable diseases) หรือ NCDs
โรค NCDs คืออะไร ใครคือกลุ่มเสี่ยง
โรคไม่ติดต่อ (Non-communicable diseases) หรือ NCDs เป็นกลุ่มโรคที่ไม่ได้มีสาเหตุจากการติดเชื้อ เชื้อโรค หรือพาหะนำโรค แต่เป็นโรคที่เกิดจากปัจจัยสะสมเป็นเวลานาน และเป็นผลจากหลายตัวแปรรวมกัน ไม่ว่าทั้งตัวแปรด้านพันธุกรรม จิตวิทยา สภาพแวดล้อม และด้านพฤติกรรม
ข้อมูลจากองค์การอนามัยโรค (WHO) แสดงให้เห็นว่า ในแต่ละปีมีผู้เสียชีวิตจากโรค NCDs เป็นจำนวนกว่า 41 ล้านราย คิดเป็นร้อยละ 71 ของสาเหตุการตายทั้งหมด
หากมองไปที่กลุ่มคนที่มีอายุระหว่าง 30-69 ปี จะเห็นว่ามีสาเหตุการตายจาก NCDs เป็นจำนวนมากกว่า 15 ล้านรายต่อปี องค์การอนามัยโลกยังรายงานอีกว่า กว่าร้อยละ 85 ของการตายก่อนวัยอันควรนี้ เกิดขึ้นในประเทศรายได้ต่ำและรายได้ปานกลาง
ประเทศไทยในฐานะที่ถูกจัดเป็นประเทศรายได้ปานกลางโดยธนาคารโลก และเป็นหนึ่งในประเทศที่กำลังเผชิญกับปัญหาของโรค NCDs ด้วยเช่นกัน โดยในทุกๆ ปีมีประชากรไทยเสียชีวิตจากโรค NCDs เพิ่มสูงขึ้นเป็นจำนวนกว่า 8,687.5 คน โดยเฉพาะ 4 โรคที่เป็นสาเหตุหลัก คือ โรคหัวใจและหลอดเลือด โรคเบาหวาน โรคมะเร็ง และโรคทางเดินหายใจเรื้อรัง นั่นทำให้ประเทศไทยให้ความสำคัญในการป้องกันและควบคุมโรค NCDs นี้อย่างเร่งด่วน
เป้าหมายที่ประเทศไทยวางไว้ คือ การลดอัตราการตายในประชากรที่มีอายุระหว่าง 30-70 ปี ให้ต่ำกว่า 257.3 คนต่อประชากร 100,000 คน ภายในปี 2568 แต่ในทางปฏิบัติยังไม่สามารถบรรลุเป้าหมายได้ โดยพบว่าในปี 2552 อัตราการตายจากโรค NCDs อยู่ที่ 343.1 คนต่อประชากร 100,000 คน เพิ่มขึ้นเป็น 355.30 คนต่อประชากร 100,000 คน ในปี 2556
คำถามสำคัญคือ ทำไมอัตราการตายจากโรค NCDs ของทั้งประเทศไทยและต่างประเทศ จึงกระจุกตัวอยู่ที่ช่วงอายุ 30-70 ปี
คำตอบอยู่ในปัจจัยเสี่ยงทางพฤติกรรมซึ่งจะก่อให้เกิดโรค ประกอบด้วย
- การบริโภคยาสูบ
- การดื่มเครื่องดื่มแอลกอฮอล์
- การบริโภคอาหารที่ไม่เหมาะสม
- การมีกิจกรรมทางกายไม่เพียงพอ
พฤติกรรมเสี่ยงของคนวัยทำงาน
ด้วยความที่โรค NCDs เป็นโรคที่เกิดจากปัจจัยสะสมต่อเนื่องเป็นเวลานาน ซึ่ง 4 พฤติกรรมเสี่ยงดังกล่าวอาจเริ่มต้นมาตั้งแต่ยังเป็นเยาวชน จนเกิดผลเป็นโรค NCDs ในวัยทำงาน วัยที่เงื่อนไขในชีวิตเหนี่ยวรั้งและหนุนนำให้เกิดพฤติกรรมเสี่ยงต่างๆ อย่างต่อเนื่อง ดังรายงาน ‘สถานการณ์โรค NCDs มุ่งหน้าสู่เป้าหมายระดับโลก’ (2557) ของสำนักงานพัฒนานโยบายสุขภาพระหว่างประเทศ กระทรวงสาธารณสุข ที่ระบุว่าสถานการณ์ปัจจัยเสี่ยงทางพฤติกรรมในวัยทำงานปัจจุบันมีแนวโน้มเพิ่มสูงขึ้น
เพื่อความชัดเจน สามารถขยายความปัจจัยเสี่ยงทางพฤติกรรมข้างต้นตามลำดับ ดังนี้
1. ปริมาณการบริโภคแอลกอฮอล์ต่อหัวประชากรต่อปี ในประชากรอายุตั้งแต่ 15 ปีขึ้นไป ดีดตัวจาก 6.7 ลิตร/คน/ปี ในปี 2552 เพิ่มขึ้นเป็น 6.9 ลิตร/คน/ปี ในปี 2557 (เป้าหมาย 6.03 ลิตร/คน/ปี)
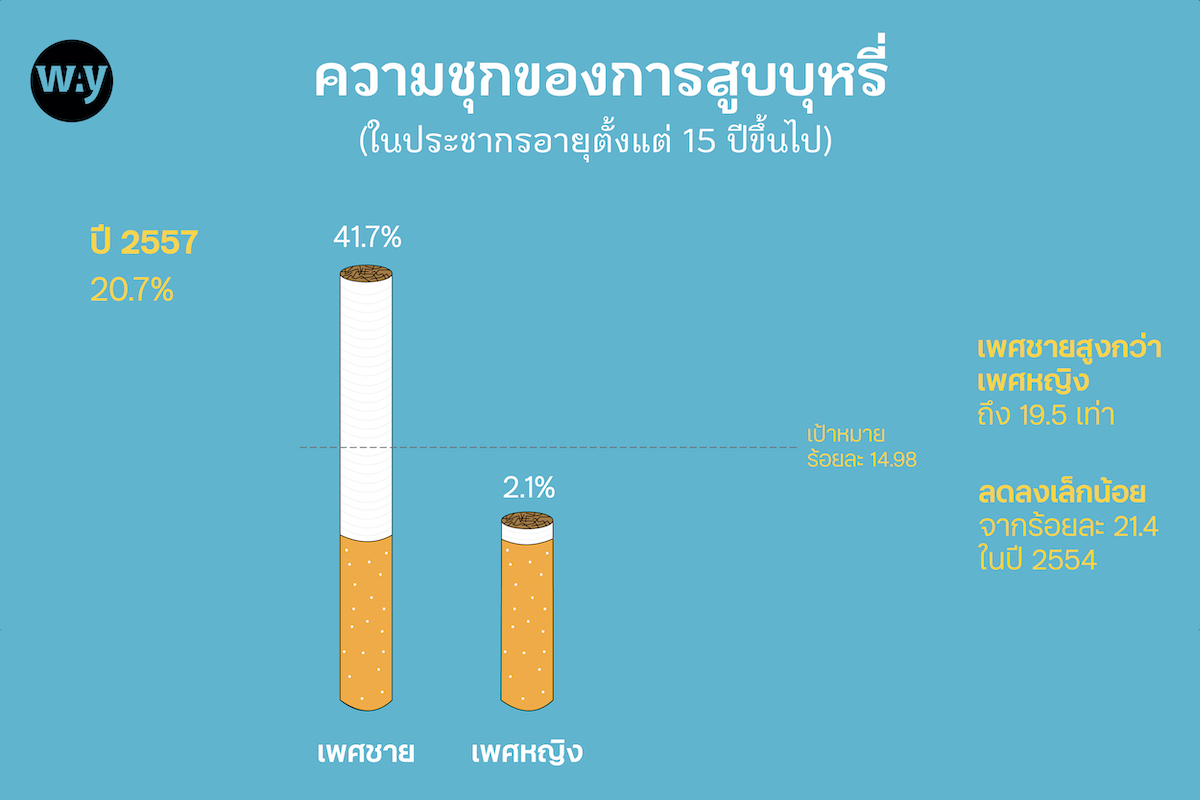
2. ความชุกของการสูบบุหรี่ในประชากรอายุตั้งแต่ 15 ปีขึ้นไป อยู่ที่ร้อยละ 20.7 ในปี 2557 โดยมีอัตราการสูบบุหรี่ของเพศชายสูงกว่าเพศหญิงถึง 19.5 เท่า (ร้อยละ 41.7 และร้อยละ 2.1 ตามลำดับ) ลดลงเล็กน้อยจากร้อยละ 21.4 ในปี 2554 แม้ตัวเลขจะลดลง แต่ก็ยังห่างจากเป้าหมายซึ่งตั้งไว้ที่ร้อยละ 14.98
3. ตั้งแต่ปี 2557 ถึงปัจจุบัน คนไทยกว่า 19.3 ล้านคน คิดเป็นร้อยละ 34.1 มีภาวะอ้วน และมีคนไทยที่รอบเอวเกิน หรืออ้วนลงพุง กว่า 20.8 ล้านคน คิดเป็นร้อยละ 37.5 โดยทั้ง 2 กลุ่ม มีความเสี่ยงที่จะป่วยเป็นโรค NCDs
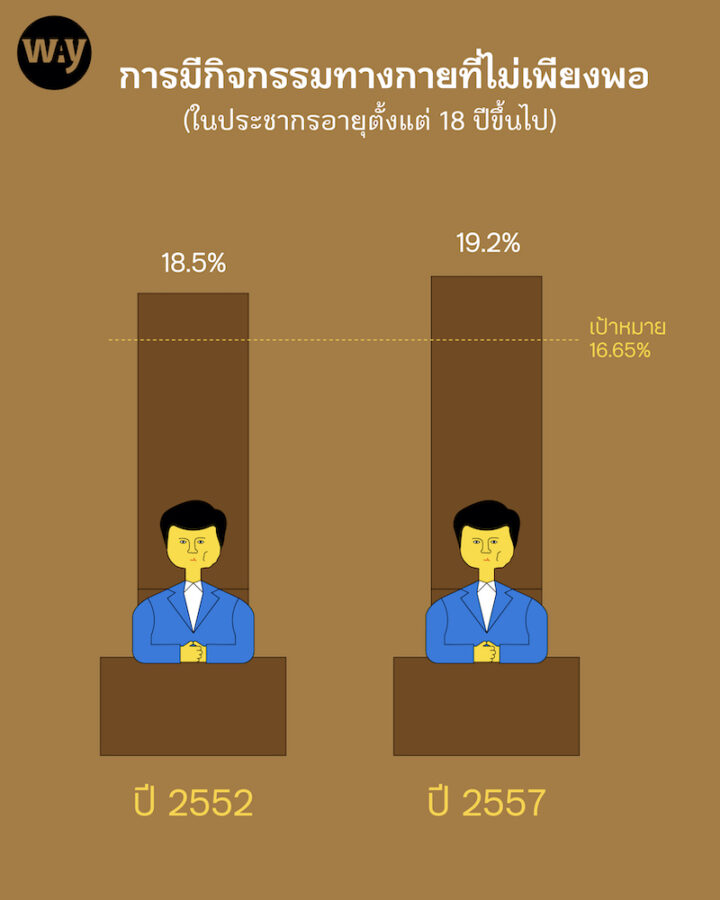
4. การมีกิจกรรมทางกายที่ไม่เพียงพอในประชากรอายุตั้งแต่ 18 ปีขึ้นไป เพิ่มขึ้นจากร้อยละ 18.5 ในปี 2552 เป็นร้อยละ 19.2 ในปี 2557 (เป้าหมายร้อยละ 16.65)
ข้อมูลผู้ป่วยโรคเรื้อรังของสำนักงานประกันสังคม (2558) เป็นอีกหนึ่งชุดข้อมูลที่ชี้ให้เห็นว่า ‘วัยทำงาน’ หรือลูกจ้างที่มีอายุไม่ต่ำกว่า 15 ปีบริบูรณ์ และไม่เกิน 60 ปีบริบูรณ์ เป็นวัยหลักที่เสี่ยงเป็นโรค NCDs มากที่สุด ทั้งยังเป็นวัยที่มีแนวโน้มของอัตราการป่วย อัตราการตาย ไปจนถึงปัจจัยเสี่ยง ที่เพิ่มขึ้นอย่างต่อเนื่อง
สำนักงานประกันสังคมระบุข้อมูลด้วยว่า โรคไม่ติดต่อเรื้อรังที่พบสูงสุด 3 อันดับแรกในกลุ่มผู้ประกันตนจำนวน 1,373,595 คน คือ โรคความดันโลหิตสูง โรคไขมันในเลือดสูง และโรคเบาหวาน โดยมีข้อมูลว่า ในปี 2558 มีผู้ป่วยเป็นโรคความดันโลหิตสูง 618,760 คน โรคไขมันในเลือด 463,207 คน และโรคเบาหวาน 246,834 คน คิดเป็นร้อยละ 45.0, 33.7, และ 17.9 ตามลำดับ

การต้องเผชิญกับโรค NCDs ทั้ง 3 โรคดังกล่าว ส่งผลให้ค่าใช้จ่ายในการรักษาผู้ป่วยนอก ในปี 2557 เพิ่มขึ้นจากปี 2556 ถึงร้อยละ 8.5, 22.4, และ 96.8 ตามลำดับ
นั่นคือมูลค่าความเสียหายที่เกิดขึ้นเฉพาะในด้าน ‘การรักษา’ เท่านั้น ยังไม่นับถึงด้านที่ประเมินค่าไม่ได้อย่างการต้องสูญเสียชีวิตของคนคนหนึ่งไป ชีวิตที่อาจเป็นทั้งเสาหลักของครอบครัว หรืออาจเป็นพนักงานผู้มีศักยภาพการทำงานสูง
ปฏิเสธไม่ได้ว่า ชีวิตของคนวัยแรงงานต้องใช้เวลาส่วนใหญ่อยู่ใน ‘สถานประกอบการ’ (workplace) หากคิดตามเวลางานมาตรฐานคือ 8 ชั่วโมงต่อวัน และ 5-6 วันต่อสัปดาห์ สภาพแวดล้อมของสถานที่ทำงานจึงเป็นอีกหนึ่งปัจจัยสำคัญที่อาจเป็นได้ทั้งตัวเพิ่มหรือลดความเสี่ยงพฤติกรรมที่ก่อให้เกิดโรค NCDs
สถานประกอบการจึงเป็นอีกหนึ่งตัวแปรสำคัญที่จะช่วยลดอัตราความเสี่ยง อัตราการป่วย และอัตราการตายจากโรค NCDs เหล่านี้ และหากสถานประกอบการสามารถลดความเสี่ยงและผลกระทบด้านลบเหล่านี้ได้ ผลดีจะไม่เกิดแต่เพียงครอบครัวของพนักงานหรือสังคมเท่านั้น หากยังเกิดผลดีต่อผลิตภาพของสถานประกอบการนั้นๆ อีกด้วย
นั่นหมายความว่า มิติสุขภาพ คุณภาพชีวิต สังคม และเศรษฐกิจ ล้วนเกี่ยวโยงเชื่อมร้อยและส่งผลกระทบถึงกัน หากสามารถป้องกันและยับยั้งการเกิดโรคได้ย่อมก่อให้เกิดผลดีต่อองคาพยพอื่นๆ ด้วยเช่นกัน
อ้างอิง
- Live Q&A on noncommunicable diseases and #COVID19
- Noncommunicable diseases
- สำนักงานพัฒนานโยบายสุขภาพระหว่างประเทศ. รายงานสถานการณ์โรค NCDs มุ่งหน้าสู่เป้าหมายระดับโลก. นนทบุรี: สำนักงานพัฒนานโยบายสุขภาพ ระหว่างประเทศ. 2557
- สำนักงานประกันสังคม. ข้อมูลผู้ป่วยโรคเรื้อรังของสำนักงานประกันสังคม. อนุกรรมการพัฒนาการส่งเสริมสุขภาพและป้องกันโรคในระบบประกันสังคม. 2558
- โรคอ้วน ประตูสู่ โรคร้าย ภัยเงียบอันตรายต่อสุขภาพ – Thaihealth.or.th
- รองศาสตราจารย์ ดร.สุรินธร กลัมพากร. การคุ้มครองสิทธิผู้ทำงานในสถานประกอบการด้านการป้องกันและควบคุมโรคไม่ติดต่อ: ข้อเสนอแนะจากการการทบทวนวรรณกรรม Non-Communicable Disease Prevention in the Workplace: Recommendations from a Literature Review.